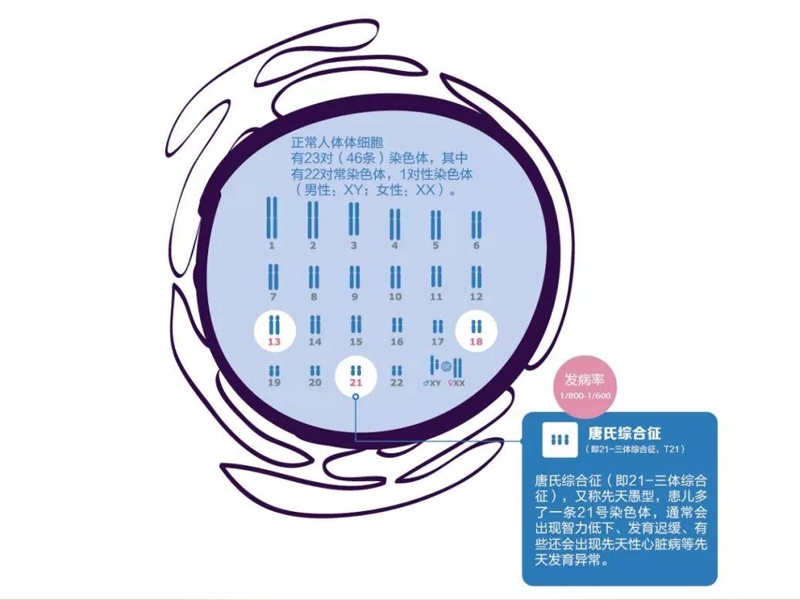
这些患儿如果没有严重畸形,可以存活到成年,但因为丧失劳动能力及生活自理能力,迄今没有根治方法,危害极大,成为家庭和社会的巨大负担。
唐氏综合症筛查是出生缺陷干预工程的重要组成部分,是利国利民、造福子孙后代的民心工程,对保障人口质量、增强人口素质、节约人口成本具有重要现实意义。唐氏综合症目前尚无有效的治疗手段,对付它的最好手段是尽早确诊,并终止妊娠。

但需要明确的一点是,筛查的目的不是诊断某一种疾病,而是筛选出患某一疾病可能性较大的人。
那么筛查手段里的NT检查、唐氏筛查、无创DNA、无创DNA 2.0、羊水穿刺,这么多检查,到底有什么区别?该如何选择呢?
NT检查
NT的全称则为Nuchal Translucency,中文表述为“颈部透明带”,是胎儿颈背部皮肤与软组织间的带状液体部分。这是最重要的超声软指标之一。
在妊娠11周~13+6周的胎儿中基本上均可测量到这一液体带,主要是用于胎儿早期唐氏综合征的风险评估。
单纯NT测量对唐氏综合症的检出率64~70%,但结合早期血清学检测(PAPP-A、β-HCG)检出率大约能在90%左右。
NT的作用不仅仅是可以帮助做唐氏综合症筛查(结合无创DNA还能做常见染色体数目异常的筛查),还有其他额外的重要功能,这包括:确定孕龄、判断双胎绒毛膜性及羊膜性、了解胎儿有无极其严重的结构畸形(例如:无脑儿、胸外心、肢体缺失等),以及是否有可能会发生死胎。
NT增厚
NT有正常阈值,高出阈值(多数医院的NT阈值定为2.5mm)被认为是NT增厚。NT增厚的胎儿中有部分是出生缺陷的,包括染色体异常、遗传综合征、先天性心脏病、呼吸系统、泌尿系统、消化系统或骨骼系统 畸形、宫内感染、贫血等。
NT增厚,并不意味着胎儿一定有异常,大部分尤其是轻度增厚者,也可以是正常胎儿。但NT的数值越高,胎儿染色体异常、结构异常和发生死胎的风险就越高。具体风险及后续处理请根据个人情况咨询医生。
唐氏筛查
- 1. 筛查时间:孕11~13+6周、孕15~20+6周的孕妇。
- 2. 当天进行血清妊娠相关血浆蛋白A(PAPP-A)、甲胎蛋白(αFP)、非结合雌三醇(uE3)和F-βHCG浓度测定。
- 3. 孕妇到预产期当天的年龄小于35岁。
- 4. 孕妇需提供出生年月日、末次月经日期、体重、是否患有糖尿病等资料,输入软件分析。不能通过末次月经确定孕周者,应用B超测得的胎儿顶臀径或双顶径校正。通过计算机得出该孕妇的胎儿患唐氏综合症(DS)的风险。
- 5. 结果筛查呈阴性,表明孕妇怀有唐氏综合症的几率小,属于低危人群,但是筛查结果不能代表诊断,被筛查值为阴性者,也有非常小的几率为异常妊娠;筛查阳性者,建议进一步检查。
唐氏筛查单纯血清学检出率并不高,但孕早期+孕中期的联合筛查检出率就能大幅度提升,这也是为什么孕早期做了“早唐+NT”,到了孕中期又让孕妈妈做一次验血。就是为了能联合筛查让检出率达到90%左右。
唐氏筛查在小孕周即能筛查,检测周期短,如果结果异常能早期指导下一步处理。
唐氏筛查的结果是以风险值表示的,在“风险”这一栏,一共罗列了三种疾病的风险值,分别是21三体综合征、18三体综合征、开放性神经管缺陷风险值。
风险值是检测值,如果风险值<截断值,结果就是低风险;如果风险值>截断值,结果就是高风险。这三种疾病的风险判断是独立的,相互之间不存在联系。
当唐氏筛查结果显示为“高危”时,孕妈妈也别过于紧张,这时能表明胎儿患唐氏综合征的概率高于1/270,并不一定表示胎儿就是唐氏儿。当出现高危情况时,孕妈接下来要做的事是通过绒毛穿刺或羊膜穿刺来确认。
无创DNA检测(NIPT)
它是用孕妇血液作为检测标本,完全不进入羊膜腔的一项技术。近年来发展起来的高通量基因测序技术,可以对母血中的微量胎儿DNA片段进行测序,并将测序结果进行生物信息分析,从而检测胎儿是否患三大染色体疾病。
NIPT的特点是简单、快速、安全、高效的“高级筛查”,对21三体、18三体和13三体的检出率远高于唐氏筛查。
无创DNA技术只需采集10mL孕妇静脉血,采血不需要空腹、不需事前检查,只要正常饮食、作息即可,此外,妊娠12周起就可进行该检测,因此与羊膜腔穿刺比,无创DNA最大的优点是取样的安全性和检测的早期性,这一方法的出现给那些不适合做羊膜腔穿刺的孕妇带来了极大好处。
无创DNA的检测范围目前只能检测染色体疾病中最常见的三种,即21三体、18三体、13三体,检出率分别达到99%、96.8%、92.1%,尽管检出率非常高,仍然有极少部分漏检,而对于微重复、微缺失等结构异常或基因病变,则无法检出。
即使NIPT的准确率很高,依然还是筛查手段,如果NIPT高风险,还是要进行羊膜腔穿刺和胎儿染色体核型分析。
无创DNA适应证与禁忌症
NIPT因其安全性和早期性,适用于以下人群:
- 1. 所有希望排除胎儿常见染色体疾病的孕妇;
- 2. 孕早、中期血清筛查高危的孕妇;
- 3. 所有需要做胎儿染色体检查,但存在羊水穿刺禁忌症的孕妇,包括:中央性前置胎盘、RH阴性血型、凝血功能异常、先兆流产、反复自然流产史等。
但因检测范围较窄,以下可能出现其他染色体异常的孕妇需慎用:
- 1. 夫妇一方为染色体病患者,或曾妊娠、生育过染色体病患儿的孕妇;
- 2. ≥35岁的高龄孕妇;
- 3. 超声畸形筛查发现异常的孕妇。
NIPT禁用人群
- 1. 孕周<12周。
- 2. 有染色体异常胎儿分娩史或夫妻一方有明确染色体异常。
- 3. 1年内接受过异体输血、移植手术或免疫治疗等。
无创DNA 2.0(NIPT plus)
所谓的“二代无创”就是除检测21三体、18三体、13三体外,还可以用NIPT来检测性染色体数目异常,其他的常染色体数目异常,以及各种染色体微缺失/微重复综合征。所覆盖的各种染色体微缺失/微重复综合征可以高达几十种到上百种。随着技术的进一步成熟,可检测的染色体微缺失综合征数目也在逐渐扩大。

染色体微缺失/微重复在母体染色体正常的胎儿中发生率可达1%-1.7%。美国的一项研究提示,所有染色体异常中,排名前11位的染色体异常中,有5种是微缺失/微重复综合征。而很多的微缺失/微重复综合征会导致先天性畸形,器官功能障碍,生长发育迟缓,智力残疾,自闭症等。而前11位染色体异常,绝大部分都能被NIPT-Plus检测出,为很多家庭避免了生出具有严重先天畸形患儿的风险。
羊水穿刺
羊水穿刺是产前诊断,是判断胎儿染色体是否异常的金标准,所有产前筛查高风险的孕妇均建议通过该检查来进行胎儿染色体是否异常的诊断!
- 1. 最佳检测时间:孕18周—22周
- 2. 操作:在B超引导下,将一根细长针穿过孕妇肚皮、子宫壁,进入羊膜腔,抽取20-30ml羊水得到胎儿的脱落细胞,进而利用这些细胞诊断胎儿是否患有某些先天性疾病。
适用人群
- 1. 预产期年龄≥35周岁的孕妇。
- 2. 产前筛查高风险人群(包括NT检查、唐氏筛查、无创DNA检查,这三种筛查的高风险人群)。
- 3. 夫妻双方为单基因病携带者或有单基因病患儿生育史的孕妇。
- 4. 夫妇一方有染色体异常者或有染色体异常儿生育史的孕妇。
- 5. 产前检查怀疑胎儿患有染色体病的孕妇(如B超检查提示胎儿结构畸形、宫内生长发育迟缓等)。
- 6. 有不良孕产史或特殊致畸因子接触史的孕妇。
- 7. 其他医生认为高度怀疑胎儿染色体异常的情形。
结果:根据检测方法不同分为细胞遗传学诊断及分子遗传学诊断。
细胞遗传学诊断即为传统的染色体核型分析,能诊断胎儿23对染色体的数量异常及大片段结构异常。
分子遗传学诊断如基因芯片检查或特殊基因的检查,基因芯片检查能发现染色体核型分析发现不了的染色体微缺失或微重复等微小异常,特殊基因检查可进行部分遗传综合征及单基因疾病的诊断。
无创DNA产前检测不能取代羊水穿刺。无创DNA产前检测的结果只是“筛查”并非“诊断”,羊水穿刺、绒毛活检等侵入性的方法才是胎儿染色体疾病检查的“金标准”。希望准妈妈们在产检时遵医嘱慎重选择检查方式,不盲目迷信单一的筛查方法。
- A其实每款降调药物包括达菲林,降调效果都是差不多的,只是药物的副作用会有不同而已。想要成功降调就需要根据医生的建议选择合适的降调节方案,达菲林也要在2~8°环境中保存,注射后多休息不要剧烈活动,以免影响194人正在讨论





- A取完卵之后,一般建议病人在短期内要卧床休息,等体力恢复之后,没有不适感之后再下床活动,取卵后患者一般会有轻度的腹胀、腹水的表现,严重的话会有呼吸困难、心衰甚至是休克的表现,此时就需要住院治疗。总之取完173人正在讨论